用語集Glossary
用語集Glossary
 用語集Glossary
用語集Glossary
胃癌
当科における胃がん診療の特徴
- 1) 低侵襲手術
日本内視鏡外科学会技術認定医を中心とするチームによる低侵襲手術を胃がんの全ての術式で行っています 2022年よりロボット支援下胃切除を胃がん・食道胃接合部がんに対して保険診療として導入しました
- 2) 高度進行胃がんに対する集学的治療
切除不能あるいはステージⅣと診断され手術適応外とされた胃がんには消化器内科と協力し化学療法などの集学的治療を行います。遠隔転移が消失、あるいは腫瘍が縮小し切除可能となった場合はコンバージョン手術(胃切除術)を積極的に行っています
- 3) 食道胃接合部がんに対する治療
近年増加している食道胃接合部がんに対して集学的治療および低侵襲手術を積極的に行っています 食道切除が必要な場合は胸腔鏡を併用した手術を行います
- 4) 胃の温存
がんの根治性を最優先に考慮したうえで、できるだけ胃全摘術は回避し噴門・幽門の機能を残します
1.胃がんについて
1) 胃がんの疫学
日本における胃がんの罹患数(新たな患者さんの人数:2019年)は男性85,000人(全がん種のうち第3位)、女性38,000人(第4位)、死亡数(2020年)は男性27,000人(第2位)、女性14,000人(第6位)と悪性疾患の中心をなす疾患です(出典:国立がん研究センターがん情報サービス)。
2) 胃がんの治療方針
胃がんの治療はがんの進行度に応じた胃癌治療ガイドライン(日本胃癌学会)が作成されており、当院でも原則この胃癌治療ガイドライン(2021年7月改訂)に従って治療方針を決定しています(図1)。最終的な治療方針は、がんの進行度だけでなく患者さんの状態(年齢・併存疾患など)を総合的に考慮してカンファランス(消化器外科・消化器内科など)で検討し、患者さんと相談のうえ決定されます。
図1.胃癌治療ガイドラインにおける治療方針

3) 胃がんの進行度
がんの進行度は、がんの深達度と転移の程度(図2)で決まります。転移には所属リンパ節転移と遠隔転移があります。
図2.胃がんの深達度と転移について
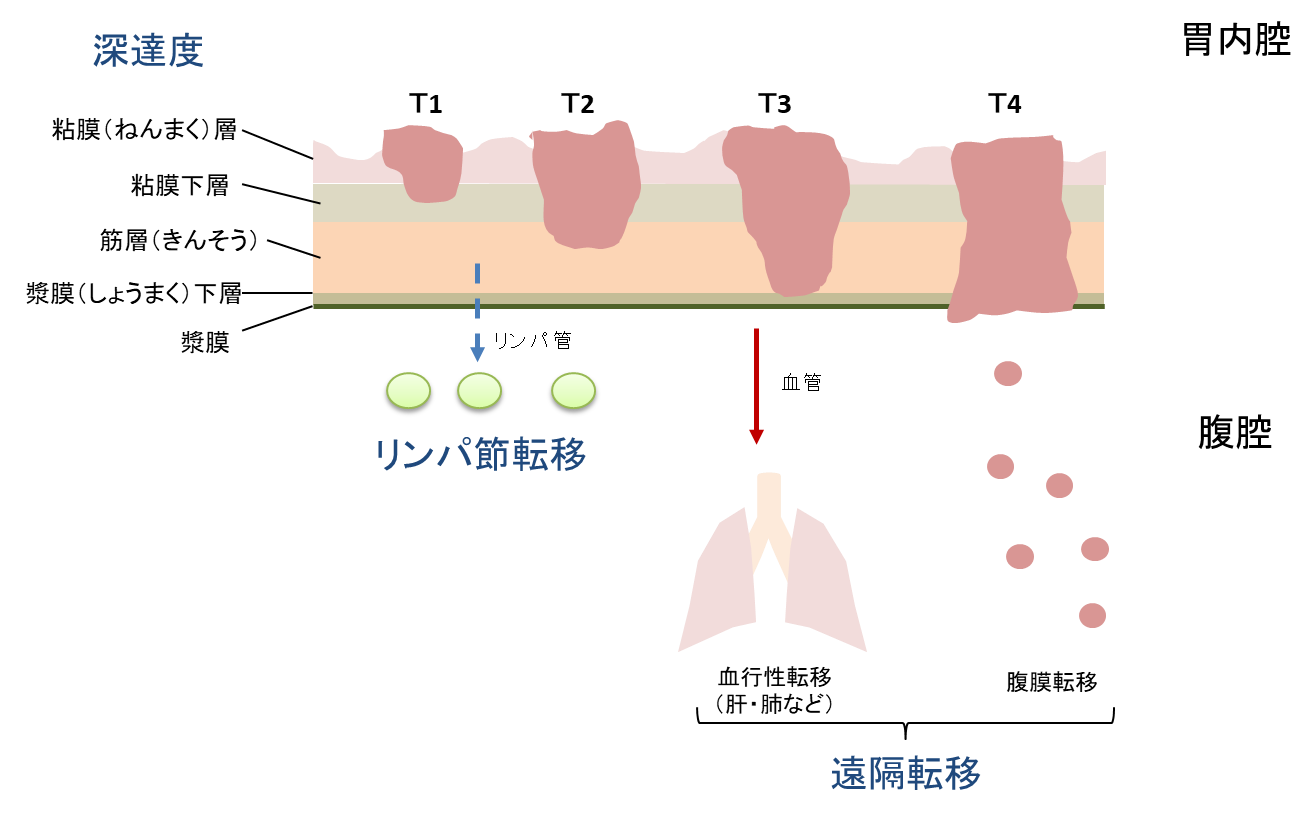

深達度:がんは一般に粘膜に発生し、徐々に深く浸潤(しんじゅん)していきます。
粘膜下層までにとどまるがんを早期がんと呼び、それより深いがんを進行がんと呼びます。
早期胃がんのうち分化度の良い粘膜内癌(T1a)や粘膜下層500μmにとどまる癌(T1b1)であればリンパ節転移はほぼありませんが、さらに深く粘膜下層に浸潤する癌(T1b2)ではリンパ節転移が15-20%となります。一方、進行癌のリンパ節転移は40-50%です。
所属リンパ節転移
胃がんがリンパ管を通じて胃の周囲のリンパ節に転移することです。手術(胃切除)の際にはリンパ節郭清といってがんの転移の可能性のあるリンパ節を含んだ組織をまとめて切除します。
遠隔転移
胃がんが手術で切除する範囲を超えて転移することです。切除範囲外の遠隔リンパ節転移、がんが血管の中に入り込んで肝臓や肺などに転移する血行性転移、がんが直接腹腔内にひろがる腹膜転移があります。
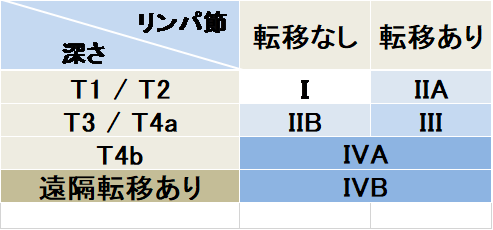
病期
深達度・所属リンパ節転移・遠隔転移の状態から、臨床病期(図3)が決定されそれに応じて治療方針を検討します。
図3.胃がんの臨床病期(ステージ)分類
2. 当院での胃がん診療のながれ
健康診断の胃透視検査や内視鏡検査ですでにがんが診断されている場合と痛みや食欲低下などの症状で受診される場合があります。
既に紹介元の施設(診療所や病院)で胃がんの診断がついている場合には、その進行度・治療法にあわせて消化器外科もしくは消化器内科の外来へ紹介となりなす。外科への受診は、毎週月・木・金曜日に胃疾患専門外来で診察させていただきます。また、症状があり早急な対応が必要な場合には専門外来日以外でも原則診療可能ですので予約センターまたは地域連携室にお問い合わせ下さい。
1) 初診から検査・治療まで
初診外来では、これまでの経緯をお聞きし、検査予約を行います。
既に紹介元から画像検査などを持参された場合には、検査結果を見ながら治療方針の説明ができる場合もあります。
当科で検査を開始する場合は、初診当日にCT検査を行い、まず転移検索を行います(StageⅣと診断されれば、同日消化器内科の化学療法外来への受診を手続します)。
さらに、胃カメラなど必要な検査を約10日間で終え、外来で治療方針を説明致します。治療方針にご了承が得られましたら、入院予約となります。入院予約から2~3週間程度で治療となります。
検査の過程で内視鏡治療が可能と判断された場合には、速やかに消化器内科の内視鏡治療専門医へ紹介致します。内科・外科は常に連携をとっており、どちらの科を受診しても治療方針に偏りはありません(外科を受診したらなんでも手術をしてしまうわけではありませんから、ご安心下さい)。
2) 治療前検査
上部消化管内視鏡(胃カメラ):
胃癌のできている場所、深達度の診断を行います。必要に応じて拡大内視鏡や超音波内視鏡を用いて、正確な深達度・範囲診断を行います。
ここで、手術適応と診断した場合、必要に応じてクリップマーキングを行います(図4)。
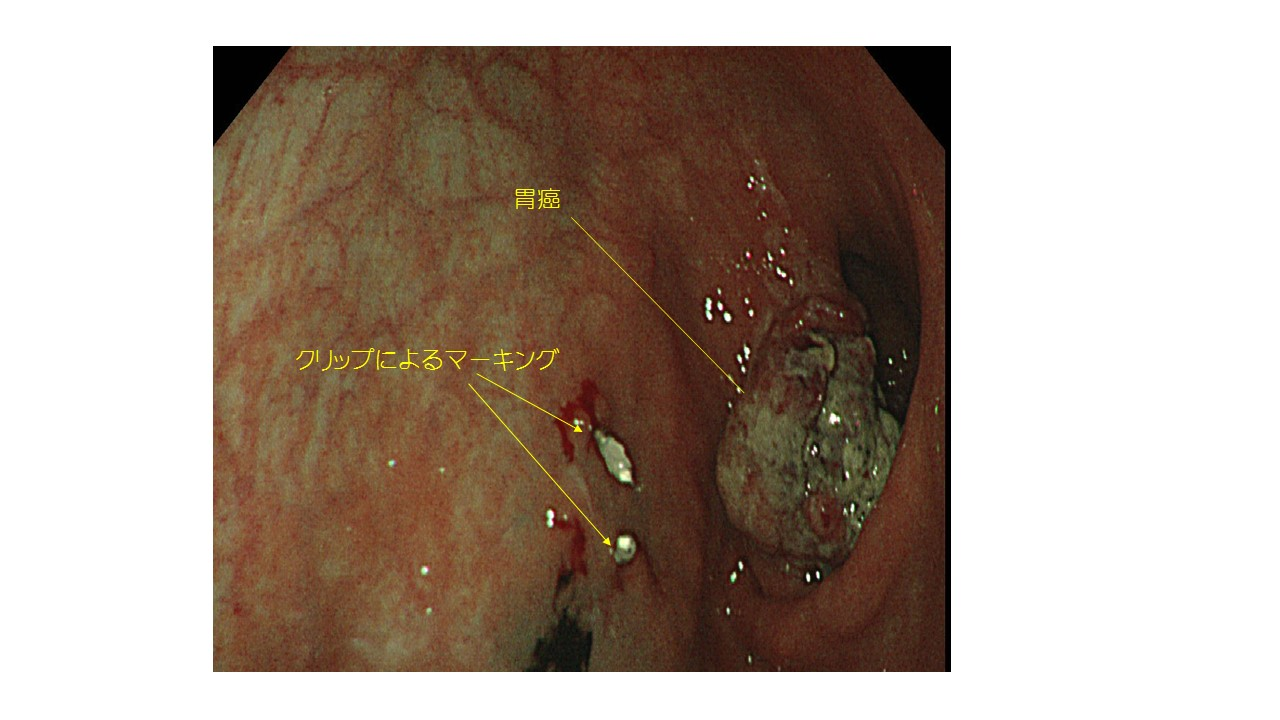
図4:内視鏡下クリッピング
*当科では、多くの症例が腹腔鏡手術の適応となりますので、手術中は事前に打ったクリップを内視鏡で確認しながら胃切離を行います。
胃透視検査:
口からバリウムを飲んで、胃癌の位置・大きさを確認します。
CT検査:
東芝製330列・マルチスライスCTを用いて1㎜間隔で撮影を行い、正確な転移診断を行います。また、この検査画像を用いてCTangioglaphyを作成します。CTangioglaphyでは、胃周囲の血管走行を確認し、術中にこの画像を見ながら手術を進めるナビゲーション手術を行っております。腹腔鏡・ロボット支援下胃切除では胃や胃の周りの血管を手で触ることができませんが、ナビゲーション手術を行うことで、血管走行の誤認を防ぐことができます(図5)。
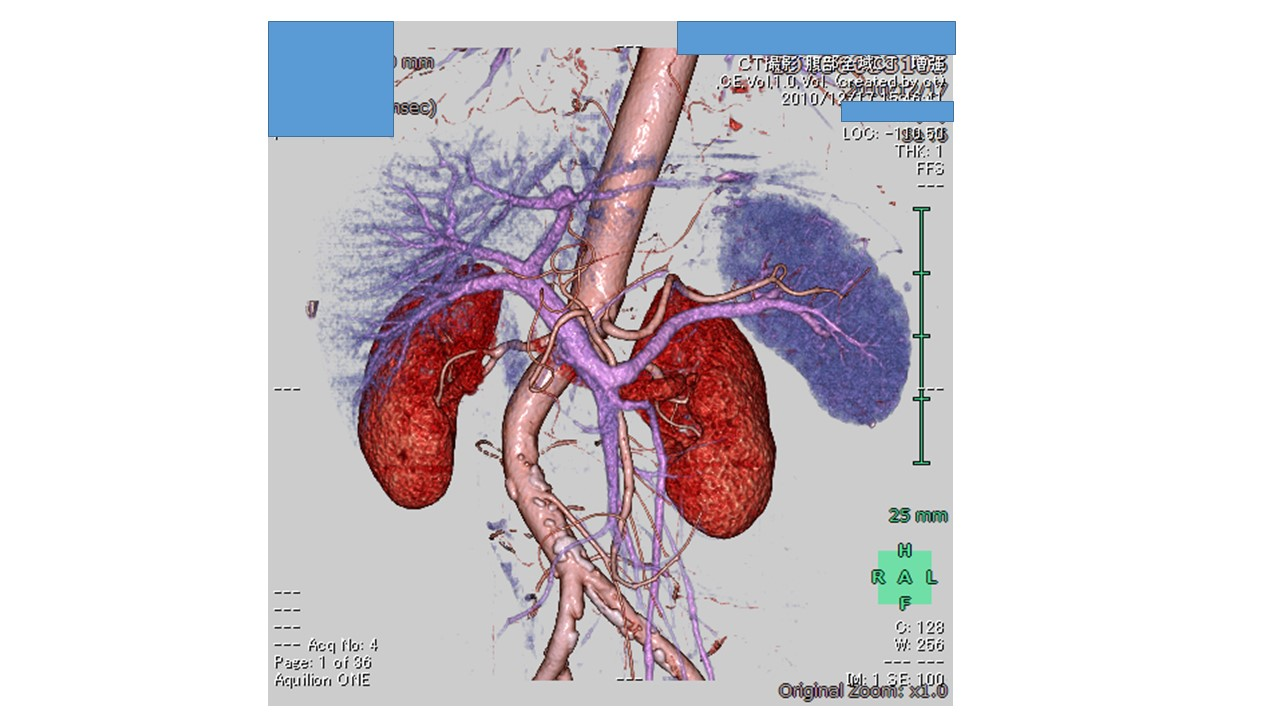
図.5 Navigation Surgery用の3D-CTA画像
大腸スクリーニング検査:大腸に癌が無いか、また胃癌が大腸に浸潤していないかを調べるために行います。大腸のバリウム検査もしくは大腸カメラを行います。
この他、血液検査や胸のレントゲン・心電図などを行い、治療の準備を行います。
3) 入院

原則的に胃がん治療の患者さんは、手術前日に入院となります。
3. 当院での胃がんの主な治療について
1) 内視鏡治療
当院では消化器内科が担当しています。切除の方法は、広範囲の切除も可能なESD(内視鏡的切開・剥離法)が主流です。ガイドラインでは下記のように適応病変が定められており、年間100例以上の治療が行われております。内視鏡治療の適応外の病変に対しても、患者さんの年齢や全身状態などを考慮して外科的胃切除が難しいと判断される場合には相談のうえ内視鏡治療の対象(相対適応)となる場合もありますので、消化器内科・消化器外科にてご相談下さい。
内視鏡治療の適応
- 1) 大きさを問わない T1a 分化型 潰瘍なし
- 2) 3㎝以下 T1a 分化型 潰瘍あり
- 3) 2㎝以下 T1a 未分化型 潰瘍なし
内視鏡治療にて切除した胃がんの病理検査の結果によっては追加手術が必要となる場合もあるため、治療前後に消化器内科担当医より詳しく説明をしています。
2) 手術
内視鏡治療の適応から外れる早期がんと進行がんが対象となります。
a) 胃切除の種類
がんの発生した場所、大きさによって切除する範囲が変わります。当科では幽門側胃切除、噴門側胃切除、胃全摘術を主に行っております(図7)
図7 胃切除の種類
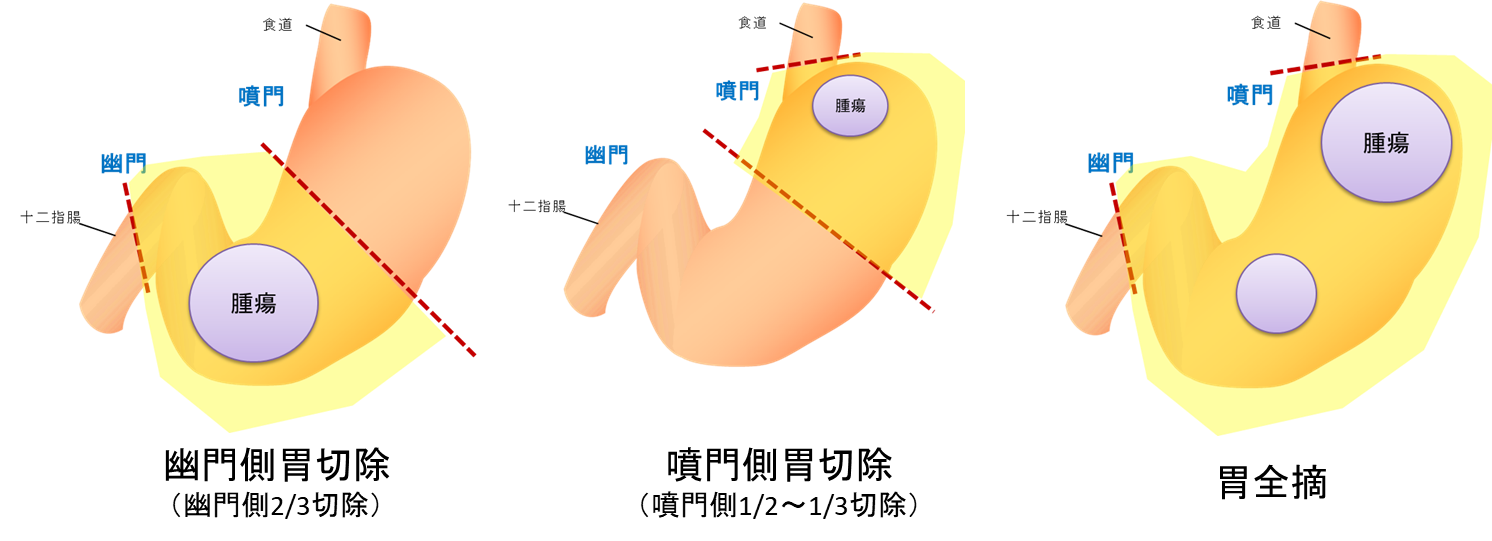
胃は食事を貯留し消化をする大事な臓器であり、なるべく温存を心掛けております。
特に近年、80歳を超える高齢者の手術患者さんも増えており、胃全摘術はなるべく回避するよう治療を行っております。癌の治療ももちろん大事ですが、食事の楽しみも大切なものと考えております。
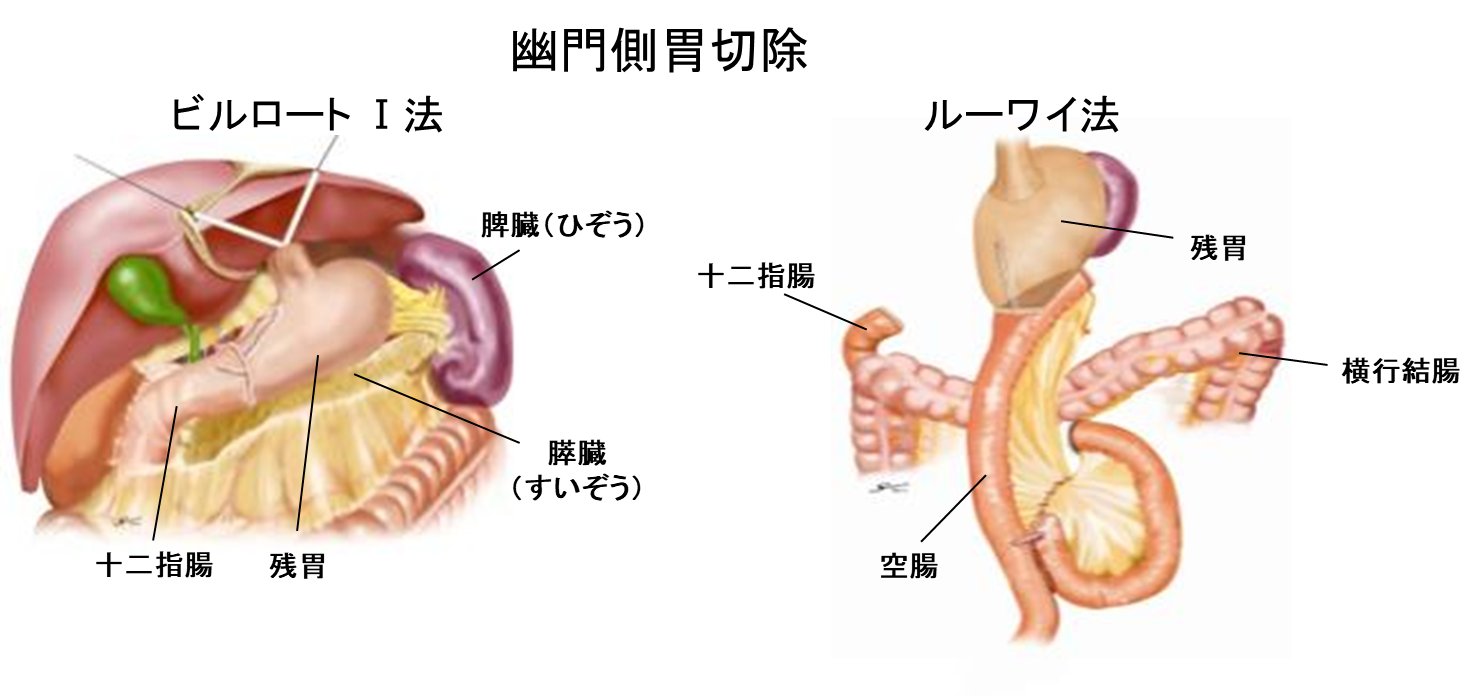
b) 胃切除後の再建法
胃がんの手術は、切除後に新たにつなぎ合わせることが必要です。これを再建術と呼びます。幽門側胃切除術では、ビルロートI法とルーワイ法のどちらかで再建を行います。噴門側胃切除術では、ダブルトラクト再建を主に行っています。胃全摘術ではルーワイ再建を行います(図8)。
図8 胃切除後の再建法
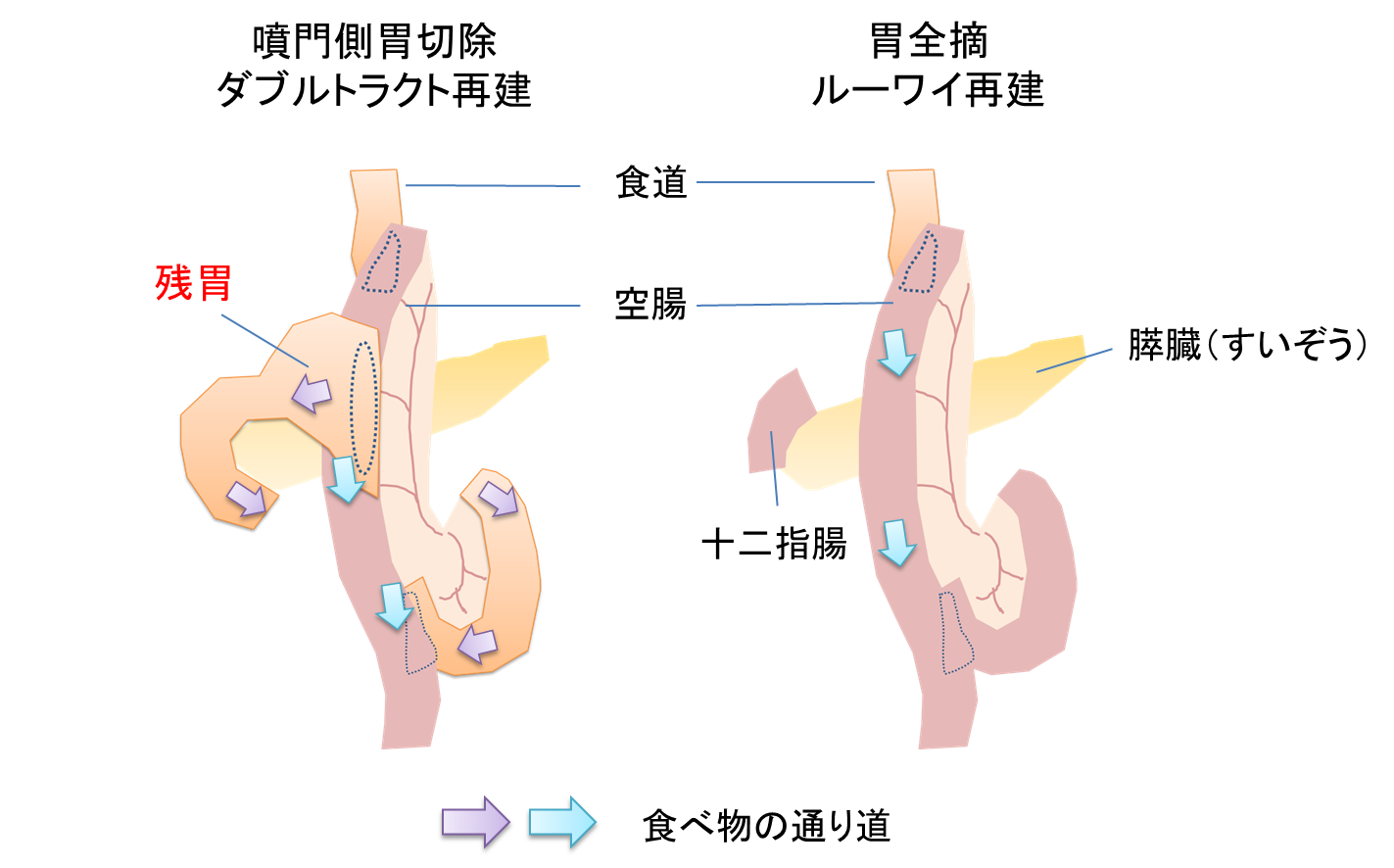
c) リンパ節郭清
胃がんの手術では、転移の可能性があるリンパ節を胃と共に切除します。
このリンパ節切除のことをリンパ節郭清と呼びます。早期がんに対して進行がんでは、その郭清範囲が広くなるため、同じ幽門側胃切除であっても手術時間は進行がんのほうが多くかかります。また、リンパ節郭清を目的として膵臓や脾臓を一緒に切除することもあります。リンパ節郭清はその手技の如何より術後の合併症や余命にかかわる、胃がん手術の要であり、当科では開腹手術・腹腔鏡手術・ロボット支援下手術のいずれにおいても丁寧・慎重に行っております。
- 3) 化学療法
-
進行胃がんの治療の主軸となるのは手術ですが、近年化学療法は手術以上の進歩を遂げています。病期II~IIIの胃がん手術前に行われる術前化学療法(NAC:Neoadjuvant chemotherapy)により、大幅な腫瘍縮小(Down stage)を得られる症例も多くみられるようになり、術後補助化学療法と合わせて治療成績の向上が期待されています。また初診時に切除不能と診断される患者さんや術後再発が確認された患者さんに対する化学療法も新薬の登場により、治療成績が改善されてきました。
-
化学療法を手術前後に行う場合は、消化器外科・消化器内科でカンファランスにて相談のうえ治療は消化器内科が担当しています。治療前や化学療法の効果判定における腹膜播種の診断には、必要に応じて当科で審査腹腔鏡検査も積極的に行っています。審査腹腔鏡検査は最小限(1cm程度)の傷で終了しますので、2-3日で退院ができますし、繰り返し行うことが可能です。
-
当院で行っている主な胃がん化学療法 (1st line)
-
・S-1療法
・DS療法(S-1+ドセタキセル)
・SOX療法(S-1+オキサリプラチン)
・DOS療法(ドセタキセル+オキサリプラチン+S-1)
・FOLFOX療法(5-FU, オキサリプラチン, ロイコボリン)
・上記+ニボルマブ併用療法
・上記+トラスツズマブ併用療法(HER2陽性胃がん)
- 4) コンバージョン手術
-
初診時に遠隔転移がある(ステージⅣ)、あるいはがんが他臓器に浸潤して切除ができないがんに対しては化学療法が施行されます。化学療法により遠隔転移が消失したり、腫瘍が縮小し他臓器浸潤が解除された場合に胃切除を行うことをコンバージョン手術といいます。コンバージョン手術を行いがんが取りきれた場合の術後成績は比較的良好であると報告されます。コンバージョン手術の対象となるステージⅣあるいは切除不能胃がんの患者さんは限られているものの、当科では消化器内科と緊密に連携し相談のうえコンバージョン手術を積極的に行っております。詳細につきましては当科外来にて個別に相談させていただきます。セカンドオピニオンをお考えの患者さん・医療機関の先生方にも対応しています。