用語集Glossary
用語集Glossary
 用語集Glossary
用語集Glossary
肝胆膵外科
当院の肝胆膵外科は、日本肝胆膵外科学会高度技能指導医を中心として東京医科歯科大肝胆膵外科医局と連携し診断治療を行っています。
当科の特徴として、血管合併切除を伴う手術や消化器外科領域では最難関手術である肝門部胆管癌の手術も積極的に行っております。
肝切除は年間60-70例で、最近では約50%の患者様が腹腔鏡下手術となっています。腹腔鏡下手術は小さな傷からカメラや鉗子を挿入して行う手術で術後の痛みも少なく、7-10日程度で退院できるといったメリットがあります(開腹手術では退院まで2週間程度)が、特に安全面に配慮する必要があり、患者様に適切と考えられる術式をご提示しています。
肝硬変合併の肝癌の患者様に対しては、肝切除の術前あるいは同時に脾臓を摘出することにより血小板数の増加や肝機能の改善をはかり手術を行う場合があります。
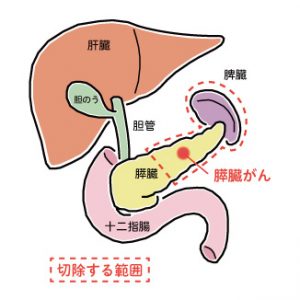
胆管癌は遠位胆管癌と肝門部領域胆管癌に大別され、遠位胆管癌は後に述べる膵頭部癌と同じ膵頭十二指腸切除術が行われます。肝門部胆管癌は、消化器外科領域では最難関手術の一つであり、県内でもほとんど手術がなされていないのが現状です。細い胆管を何本も消化管と吻合しなければならず、手術も長時間となりますが、当科では肝門部胆管癌に対しても積極的に手術を施行し、2011年より40名以上の患者様に手術を施行しております(肝葉切除以上の肝切除を伴う症例)。
膵臓癌は膵頭部癌と膵体尾部癌に大別され、膵頭部癌は容易に門脈という血管に浸潤をきたしますが、当科では積極的に門脈合併切除再建を行って切除率の向上を図っています。膵頭部領域の腫瘍は膵頭十二指腸切除術、膵体尾部領域の腫瘍は尾側膵切除術が行われ、膵頭十二指腸切除は切除後に細い膵管や胆管を消化管に吻合するため、長時間手術となりますが、当科では年間25-30例の手術を施行しており、県内有数の症例数となっています。膵頭十二指腸切除術はNCD調査(全国調査)で約2.8%の手術関連死亡が報告されていますが、当科では定型的な手術で(緊急手術等は除く)2011年から2021年まで手術関連死亡はありません。また尾側膵切除術に関しては、積極的に腹腔鏡下手術を取り入れており、最近では膵体尾部切除の約半数が腹腔鏡下の手術となっています。
担当スタッフ
伊東 浩次(医学博士 日本外科学会代議員、専門医、指導医 日本消化器外科学会専門医、指導医 日本消化器病学会専門医、指導医 日本肝胆膵外科学会高度技能指導医 日本胆道学会指導医、日本膵臓学会指導医)
村松 俊輔(医学博士 日本外科学会専門医 日本消化器外科学会専門医、がん治療認定医、日本肝臓学会専門医)
八木 宏平(医学博士 日本外科学会専門医 日本消化器外科学会専門医、肝臓専門医)
主要業績(欧文のみ)
Acquired resistance with epigenetic alterations under long-term antiangiogenic therapy for hepatocellular carcinoma
Ohata Y, et al. ol Cancer Ther. 2017 Jun;16(6):1155-1165.
Refractory long-term cholangitis after pancreaticoduodenectomy: a retrospective study
Ueda H, et al. World J Surg. 2017 Jul;41(7):1882-1889
Effects of Vitamin E Deficiency and Glutathione Depletion on Stress Protein Heme Oxygenase 1 mRNA Expression in Rat Liver and Kidney
Koji Ito et,al. Biochemical Pharmacology , Vol.54, pp.1081-1086, 1997
IMMUNOHISTOCHEMICAL ANALYSIS OF HEME OXYGENASE-1 IN RAT LIVER AFTER ISCHEMIA
Koji Ito et al. BIOCHEMISTORY and MOLECULAR BIOLOGY INTERNATIONAL,
Vol.43, No.3, October 1997 551-556
Regulation of Methionine Adenosyltransferase Activity by the Glutathione Level in Rat Liver During Ischemia-Reperfusion
Koji Ito et al. Surgery Today , vol29, number10 1999, 1053-1058
Doxorubicin Preconditioning: A Protection Against Rat Hepatic Ischemia-Reperfusion Injury
Koji Ito et al. HEPATOLOGY Vol. 31, No. 2, 2000 416-419
Correlation Between the Expression of Methionine Adenosyltransferase and the Stage of Human Colorectal Carcinoma
Koji Ito et al. Surgery Today , vol.30:Number8,2000;706-710
Pharmacological preconditioning with doxorubicin: Implication of heme oxygenase-1 induction in doxorubicin-induced hepatic injury in rats
Koji Ito et al. Biochemical Pharmacology, 62 2001 1249-1255
Splenectomy ameliorates hepatic ischemia and reperfusion injury mediated by heme oxygenase-1 induction in the rat
Koji Ito, et al. Liver 2002 : 22 : 467-473
PHARMACOLOGICAL PRECODITIONING PROTECTS LUNG INJURY INDUCED BY INTESTINAL ISCHEMIA/REPERFUSION IN RAT
Koji Ito et al. SHOCK vol. 19, No. 5, pp462-468, 2003
Edaravone protects against lung injury induced by intestinal ischemia/reperfusion in rat.
Koji Ito et al. Free Radic Biol Med. 38 No.3 369-74, 2005
Effects of prior splenectomy on remnant liver after partial hepatectomy with Pringle maneuver in rats.
Koji Ito et al. Liver Int. 25: 2, 438-44, 2005
Splenic artery ligation ameliorates hepatic ischemia and reperfusion injury in rats.
Ito K et al. Liver Int. 2006 Mar; 26(2):254-60
Splenic artery ligation improves remnant liver function in partially hepatectomized rats with ischemia/reperfusion injury
Koji Ito et al. Liver International 2007 ; 27(3): 400-7
Amelioration of hepatic ischemia/reperfusion injury in the remnant liver after partial hepatectomy in rats
Susumu Hiranuma, Koji Ito et al. J.Gastroenterology and Hepatology 2007 22(12):2167-72
Effects of free radical scavenger on acute liver njury induced by D-galactosamine and lipoplysaccharaide in rats
Koji Ito et al. Hepatology Research 2008 38(2): 194-201
Effect of non-essential amino acid glycine administration on the liver regeneration of partially hepatectomized rats with hepatic ischemia/reperfusion injury
Koji Ito et al. Clinical Nutrition 2008 27(5): 773-780